Au cours des 15 dernières années, il y a eu une augmentation du nombre de porteur de lentilles cornéennes sclérales (LCS), non plus limités à des patients atteints d’affections oculaires graves telles que l’ectasie cornéenne, des conditions post-kératoplastie ou problèmes d’exposition, mais également aux patients ayant une cornée « non pathologiques » (5). Cette renaissance est due à la disponibilité actuelle de matériaux hautement perméables à l’oxygène pour la fabrication de LCS, à un large éventail de conceptions, à une connaissance accrue du praticien et à une instrumentation moderne qui aident les praticiens lors de leur routine clinique. Plus récemment, l’introduction de l’imagerie par tomographie par cohérence optique du segment antérieur (AS-OCT) a permis d’améliorer encore un peu plus l’ajustement des lentilles sclérales, en plus des dispositifs plus traditionnels tels que la lampe à fente et le topographe cornéen. Plus précisément, l’AS-OCT permet aux praticiens d’évaluer la jonction cornéo-sclérale et la courbure sclérale, de surveiller l’ectasie cornéenne et l’œdème cornéen induit par la lentille, de mesurer l’épaisseur épithéliale et la clearance, et d’évaluer l’alignement de la zone de dégagement (7, 8). Un grand nombre de ces avantages potentiels sont discutés dans le cas clinique suivant montrant le cas d’une adaptation post de kératoplastie post-pénétration.
Un kératocône bilatéral a été diagnostiqué chez un patient de 55 ans à l’âge de 16 ans. Après une adaptation lentille optimale pendant environ 16 ans, sa tolérance lentille s’est dégradé provoquant des cicatrices cornéennes, il a donc ensuite subi une kératoplastie pénétrante (PK) à l’âge de 31 et 33 ans dans l’œil droit et gauche respectivement (Figures 1 et 2). Vingt ans après sa chirurgie, sa correction de lunettes était insatisfaisante. Il portait deux paires de lunettes, une pour la vision de loin et l’autre pour la lecture, et il s’est plaint d’une diminution importante de sa qualité de vie liée à la vision au cours des années précédentes. La réfraction de son œil droit est de -5,00 (-9,00) 75° et de -7,00 (-3,75) 170° pour son œil gauche avec une addition de +1,75 D pour la lecture. Sa meilleure acuité visuelle à fort contraste était de 0,22 logMAR (environ 6/10) et -0,04 logMAR (environ 11/10) à droite et à gauche, respectivement. Alors que, à faible contraste (12,5%), la BCVA a diminué de manière significative à 0,86 logMAR (environ 1,4/10) et 0,26 logMAR (5,5/10) dans les deux yeux, respectivement. Bien qu’il ait une certaine résistance à l’utilisation de lentilles de contact en raison de ses souvenirs de faible confort avant la chirurgie, il a essayé un nouveau port afin de tenter d’améliorer la qualité de sa vision.
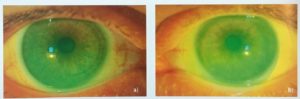
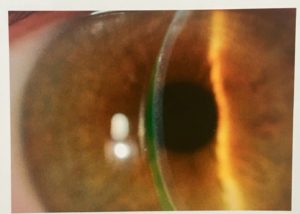
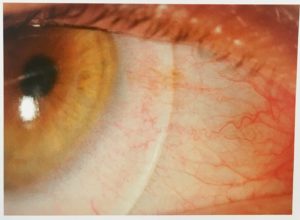
Initialement, il avait eu un essai avec des lentilles rigides perméables au gaz, mais avec des résultats médiocres en raison de la difficulté à stabiliser les lentilles sur cette topographie cornéenne particulière (Figures 3 et 4). La carte d’élévation antérieure de la cornée (Figure 3a) montre plus de 250 microns de différence entre le point le plus élevé et le point le plus bas situées sous et au-dessus de la meilleure sphère de référence, qui avait un rayon de 6,94 mm pour l’œil droit. La différence d’élévation la plus élevée se situait dans la région temporale inférieure. Le patient était équipé de lentilles sclérales sur ses deux yeux (Figure 5). Celles-ci avaient un diamètre total de 16,5mm et 4300 et 4600 microns de profondeur sagittale pour l’OD et l’OS respectivement. Avec les lentilles sclérales, l’AV avec meilleure correction visuelle (BCVA) à contraste élevé est passée à 0,02 logMAR (environ 9/10) et à -0,10 logMAR (12/10) dans les yeux droit et gauche. Alors que, à faible contraste (12,5%), la BCVA a diminué comme prévu à 0,26 logMAR (environ 6/10) et 0,16 logMAR (5/10) dans les deux yeux, respectivement. Pour éviter de porter des lunettes pour la vision de près, il a été équipé en lentilles monovision, avec son œil droit pour la VP (sous correction de -2,00 D) et son œil gauche (œil dominant) pour la VL. Le patient fut satisfait pendant ses 10 heures de port et n’a eu que quelques rougeurs bulbaires. Il n’a pas eu de vision trouble en milieu de journée et il ne s’est pas plaint de difficultés au retrait des lentilles. Lors de la vision de contrôle, un léger froissement épithélial a été noté. Une asymétrie dans le dégagement apical de la lentille en horizontal et vertical fut observé à la lampe à fente (Figure 6). L’épaisseur du film lacrymal sous la lentille sclérale dans la zone supérieure était d’environ 1/5 de l’épaisseur de la lentille tandis qu’en inferieur cette épaisseur était d’environ 1,5 fois celle de la lentille. Etant donné que l’évaluation à la lampe à fente fut possible, un bon alignement apical était présent en raison de la faible présence de blanchiment sous la zone de dégagement (Figure 7).


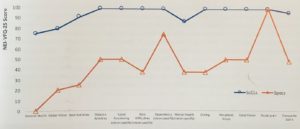
Le patient a été invité à répondre à la version italienne comprenant 25 items du questionnaire « National Eye Institute Visual Function Questionnaire » en condition de port de lunettes puis de lentilles. A noter en Figure 8 que les scores de 11 sous-items sur 12 étaient nettement meilleurs (100 indique le meilleur fonctionnement, tandis que 0 indique le plus mauvais fonctionnement) dans les conditions de port de lentilles. De toute évidence, cela se reflétait également dans le score global (moyenne de 12 sous-items). Même la santé générale s’est améliorée grâce à l’utilisation de lentilles sclérales par rapport aux lunettes. L’impact positif des lentilles sclérales sur les patients a déjà été signalé.
Les résultats ici rapportés étaient extrêmement favorables et on pourrait en effet penser que l’asymétrie du dégagement apical et limbique apparaît négligeable au regard des résultats globaux. Cependant, si nous analysons l’évaluation à AS-OCT, nous pouvons confirmer certains aspects et obtenir de nouvelles informations.
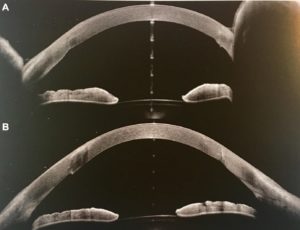
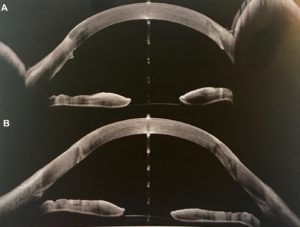
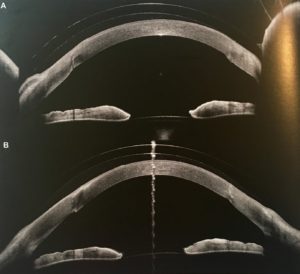
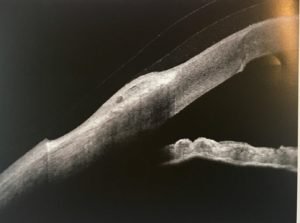
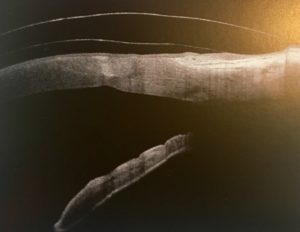
Sur les figures 9 et 10, les scans verticaux et horizontaux de l’œil droit et gauche après 4 heures de port sont reportés. Les images confirment l’asymétrie des dégagements cornéen et limbique observés à la lampe à fente. L’AS-OCT offre clairement la possibilité de mesurer avec précision l’épaisseur de la couche lacrymale en tout point. La mesure de distance par l’OCT doit tenir compte de l’indice de réfraction des différents milieux révélé par le principe d’interférométrie des OCT, et le praticien doit être conscient de cette caractéristique et ne doit généralement pas considérer que l’imagerie OCT est similaire à un appareil photographique. Cela signifie que la mesure prise entre la surface interne de la lentille et la surface cornéenne peut être affectée par des erreurs de précision micrométriques par rapport à l’absence d’imagerie interférométrique. Ces erreurs augmentent du centre de l’image à la périphérie. L’évaluation du dégagement cornéenne et limbique présente un autre avantage des OCT : la possibilité d’évaluer le méridien horizontal, qui est plus difficile avec une lampe à fente.
Outre l’image du méridien horizontal et la précision accrue de la mesure de la couche lacrymale, on pourrait penser que l’AS-OCT n’offre aucune valeur supplémentaire. Cependant, la figure 11 présente un épaississement conjonctival qui aurait autrement été non détectée. L’épaississement conjonctival pourrait être lié à la zone de dépression cornéenne relative. Bien que les conséquences potentielles ne soient pas bien comprises, il serait néanmoins plus prudent d’éviter cette affection. Ceci peut être géré en diminuant la clairance du film lacrymal dans la zone épaissie.
Par conséquent, en plus des résultats positifs lors des adaptations lentilles, l’AS-OCT peut anticiper un problème plus difficile à détecter avec la lampe à fente et aider à mieux identifier la différence des dégagements apical des différents modèles de lentilles sclérales.
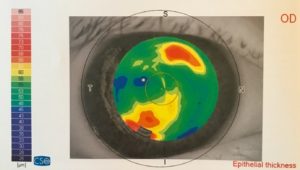
De plus, l’AS-OCT offre la possibilité de mesurer l’épaisseur épithéliale. En fait, aucune autre technologie non invasive ne peut mesurer l’épaisseur épithéliale avec une résolution aussi élevée. Les informations concernant l’épithélium cornéen peuvent être cruciales dans le suivi de l’ajustement des lentilles. Les changements épithéliaux peuvent être causés par la relation mécanique entre la conception de la lentille (dégagement, contact et moulage, etc.) et le stress hypoxique. Dans le cas présent, une épaisseur épithéliale moyenne de 58 µm (allant de 44 à 71 µm) est visible à la figure 12. Cette large plage de 27 µm équivaut à près de la moitié de la valeur moyenne. Aucune action sur l’ajustement de la lentille n’est pris en compte en ce qui concerne ces caractéristiques de l’épithélium qui étaient présentes avant l’ajustement. Néanmoins, ces caractéristiques doivent être surveillées lors des visites de suivi afin d’observer les éventuels changements.
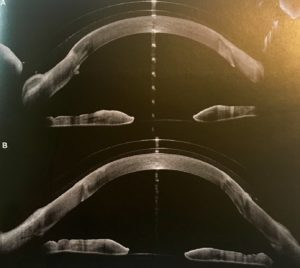
On sait que la zone limbique a une morphologie différente pour chaque méridien. En utilisant l’AS-OCT, il est possible d’étudier la pression exercée sur la conjonctive et la sclérotique par la lentille (Figure 13), tandis qu’avec la lampe à fente, il est uniquement possible de déduire la pression en examinant indirectement le blanchissement de la conjonctive, ainsi que la constriction des vaisseaux sous le bord de la lentille (Figure 7). Par conséquent, en ce qui concerne l’évaluation de la lampe à fente, l’AS-OCT peut aider à visualiser plus précisément comment la périphérie de la lentille appuie sur la zone sclérale et comment elle est située sur la zone limbique à chaque méridien.
Bien que la lampe à fente reste l’outil de référence dans l’évaluation de l’adaptation des lentilles sclérales, l’AS-OCT peut offrir une meilleure compréhension de la relation complexe entre le design sophistiqué des nouvelles lentilles avec le profil du segment antérieur cornéen, limbique et scléral.
____________________________________________
En complément de l’évaluation biomicroscopique fait à l’aide d’une lampe à fente, un OCT de segment antérieur offre la possibilité d’évaluer l’adaptation des lentilles sclérales, permettant par conséquent d’assister le praticien dans l’adaptation et le suivi de ses porteurs de lentilles sclérales.

FABRIZIO ZERI O.D. – MAURO FRISANI O.D. – SILVIA TAVAZZI O.D. – SHEHZAD NAROO O.D.
University of Milano Bicocca – Milan, Italy and School of Life and Health Sciences, Aston University – Birmingham, United Kingdom
Optics and Optometry, Dep. Of Physics, School of Nature Sciences, University of Turin – Turin, Italy
School of life and Health Sciences, Aston University – Birmingham, United Kingdom
